Czynniki ryzyka atopowego zapalenia skóry: geny i środowisko
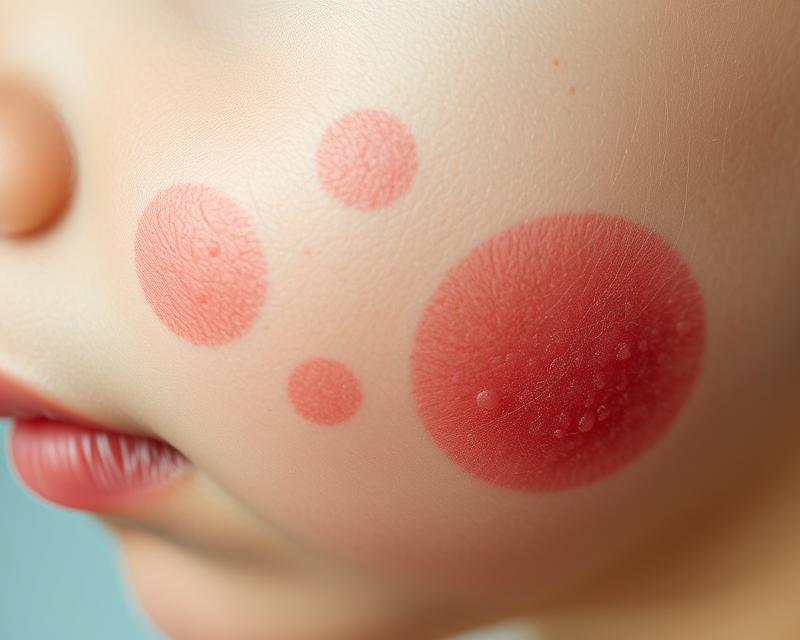
Atopowe zapalenie skóry (AZS) to przewlekła choroba, która dotyka miliony ludzi na całym świecie, w tym dzieci i dorosłych. Zrozumienie jej przyczyn jest kluczowe, ponieważ choroba ta nie tylko wpływa na wygląd skóry, ale także na jakość życia pacjentów, prowadząc do dyskomfortu i frustracji. Chociaż czynniki genetyczne odgrywają istotną rolę w rozwoju AZS, to również środowisko, w którym żyjemy, ma ogromny wpływ na nasilenie objawów. Zanieczyszczenie powietrza, alergeny oraz stres mogą stać się katalizatorami zaostrzeń choroby. W obliczu rosnącej liczby przypadków AZS, warto przyjrzeć się bliżej tym złożonym przyczynom, które mogą pomóc w lepszym zrozumieniu tej trudnej do zniesienia dolegliwości.
Co powoduje atopowe zapalenie skóry?
Atopowe zapalenie skóry (AZS) to przewlekła choroba zapalna, której przyczyny są złożone i obejmują zarówno czynniki genetyczne, jak i środowiskowe. Geny odgrywają istotną rolę w rozwoju tej dolegliwości. Gdy oboje rodziców boryka się z objawami atopii, ryzyko wystąpienia AZS u dziecka wzrasta znacząco i wynosi od 60 do 80%.
Nie można jednak zapominać o wpływie otoczenia na nasilenie symptomów AZS. Zanieczyszczenie powietrza, obecność alergenów oraz stres mają negatywny wpływ na kondycję skóry. Osoby żyjące w silnie zanieczyszczonych rejonach często skarżą się na pogorszenie samopoczucia.
Dodatkowo, wrodzona skłonność do atopowego zapalenia skóry może prowadzić do osłabienia bariery skórnej. To zjawisko sprzyja nadmiernemu reagowaniu układu odpornościowego na różnorodne alergeny, co objawia się:
- swędzeniem,
- rumieniem,
- pojawianiem się grudek skórnych.
Warto również zauważyć, że AZS często współistnieje z innymi schorzeniami alergicznymi, takimi jak astma czy katar sienny.
Zrozumienie tych kluczowych czynników jest niezwykle istotne dla efektywnego zarządzania atopowym zapaleniem skóry oraz podejmowania działań profilaktycznych i terapeutycznych.
Jakie są przyczyny atopowego zapalenia skóry?
Przyczyny atopowego zapalenia skóry (AZS) są naprawdę skomplikowane, ponieważ wiążą się zarówno z genetyką, jak i czynnikami środowiskowymi. Geny odgrywają niezwykle ważną rolę w rozwoju tej dolegliwości. Mutacje w niektórych z nich mogą wpływać na kondycję bariery skórnej, co prowadzi do jej osłabienia. W rezultacie skóra staje się bardziej przepuszczalna dla alergenów i traci wilgoć, co sprzyja podrażnieniom.
Czynniki środowiskowe również mocno oddziałują na nasilenie objawów AZS. Alergeny, takie jak:
- pyłki roślinne,
- roztocza kurzu,
- sierść zwierząt,
mogą wywoływać alergiczne reakcje u osób podatnych na tę chorobę. Dodatkowo zanieczyszczenie powietrza oraz zmiany temperatury przyczyniają się do zaostrzeń AZS.
Choroba ma też immunologiczną naturę, o czym świadczy wysoki poziom przeciwciał IgE u około 80% pacjentów z tym schorzeniem. Te przeciwciała odpowiadają za reakcje alergiczne i podkreślają znaczenie układu odpornościowego w patogenezie atopowego zapalenia skóry. Co więcej, stres psychiczny może działać jako czynnik wyzwalający lub pogarszający objawy.
Zrozumienie tych różnych przyczyn jest kluczowe dla skutecznego podejścia do zarządzania i leczenia atopowego zapalenia skóry.
Jakie są czynniki genetyczne i wrodzona podatność na AZS?
Czynniki genetyczne odgrywają istotną rolę w rozwoju atopowego zapalenia skóry (AZS). Kluczowym elementem jest mutacja w genie filagryny, który odpowiada za prawidłową strukturę bariery skórnej. Osoby z tym defektem są szczególnie narażone na AZS, ponieważ ich skóra nie jest w stanie skutecznie chronić się przed alergenami oraz różnorodnymi czynnikami drażniącymi.
Wrodzona skłonność do AZS często wiąże się z historią rodzinną. Dzieci zdrowych rodziców mają około 10-15% szans na rozwój tej choroby. Gdy jeden z rodziców boryka się z objawami atopii, ryzyko wzrasta do 30-40%. Jeszcze bardziej alarmujące są dane dotyczące sytuacji, gdy oboje rodziców cierpi na tę przypadłość – wtedy prawdopodobieństwo zachorowania może wynosić nawet 60-80%. Te statystyki jasno pokazują, jak silny wpływ ma genetyka na wystąpienie AZS.
Dodatkowo, zaburzenia immunologiczne mogą być ściśle związane z genotypem danej osoby. U pacjentów dotkniętych AZS często obserwuje się nieprawidłowe reakcje immunologiczne, co skutkuje przewlekłym stanem zapalnym skóry. Różnice w genach regulujących te odpowiedzi między osobami zdrowymi a chorymi jeszcze bardziej podkreślają znaczenie uwarunkowań genetycznych w kontekście tej choroby.
Jakie są czynniki środowiskowe i zanieczyszczenie wpływające na AZS?
Czynniki środowiskowe odgrywają kluczową rolę w zaostrzaniu objawów atopowego zapalenia skóry (AZS). W szczególności zanieczyszczenie powietrza, które jest szczególnie dotkliwe w dużych aglomeracjach, znacząco zwiększa ryzyko wystąpienia tej choroby. Wysoka zawartość zanieczyszczeń, takich jak pyły PM10 i PM2.5 oraz różnorodne substancje chemiczne, może podrażniać skórę i nasilać nieprzyjemne objawy.
W powietrzu krążą także alergeny – roztocza kurzu domowego, pyłki roślin czy sierść zwierząt – które są powszechnie spotykane i mogą wywoływać reakcje alergiczne u osób cierpiących na AZS. Dla dzieci, które są bardziej podatne na działanie tych czynników, ekspozycja na alergeny bywa szczególnie niebezpieczna.
Klimat również wpływa na stan skóry; zmiany temperatury i wilgotności mogą prowadzić do jej przesuszenia oraz osłabienia funkcji ochronnych. Ponadto stres psychiczny to kolejny istotny czynnik oddziałujący na zdrowie skóry; może on powodować nawroty objawów AZS poprzez negatywny wpływ na układ immunologiczny.
Zatem zanieczyszczenie powietrza, obecność alergenów oraz stres to istotne elementy środowiskowe mające znaczący wpływ na rozwój i nasilenie atopowego zapalenia skóry.
Jak defekt bariery skórnej i dysfunkcja naskórka wpływają na AZS?
Defekt bariery skórnej oraz problemy z naskórkiem mają ogromne znaczenie w kontekście atopowego zapalenia skóry (AZS). U osób cierpiących na tę chorobę występują aberracje w strukturze naskórka, co prowadzi do jego nadmiernej przepuszczalności. Taki stan sprzyja łatwemu przenikaniu alergenów i bakterii do wnętrza skóry, co z kolei nasila stan zapalny i pogłębia objawy.
Uszkodzona bariera skórna powoduje utratę wody, co skutkuje suchością i nieprzyjemnym uczuciem ściągnięcia. Osłabiona ochrona sprawia, że skóra staje się bardziej wrażliwa na działanie drażniących substancji oraz alergenów. Dodatkowo, niedobór filagryny – białka kluczowego dla prawidłowej funkcji bariery – dodatkowo komplikuje sytuację. U pacjentów z AZS często występują takie objawy jak:
- swędzenie,
- rumień,
- wysypka.
Problemy związane z naskórkiem mają również wpływ na mikrobiom skóry. W przypadku AZS można zaobserwować zwiększoną kolonizację gronkowca złocistego, co sprzyja rozwojowi infekcji bakteryjnych. To zjawisko intensyfikuje objawy choroby i może prowadzić do poważniejszych komplikacji zdrowotnych.
Zrozumienie roli uszkodzenia bariery skórnej oraz dysfunkcji naskórka jest niezbędne dla opracowania skutecznych metod leczenia oraz odpowiedniej pielęgnacji pacjentów dotkniętych atopowym zapaleniem skóry.
Jakie są alergeny i substancje drażniące związane z AZS?
Alergeny oraz substancje drażniące mają znaczący wpływ na nasilenie objawów atopowego zapalenia skóry (AZS). Do najczęściej występujących alergenów pokarmowych należą:
- białka mleka krowiego,
- jaja,
- orzechy.
Kontakt z tymi składnikami może prowadzić do intensywnego swędzenia i podrażnienia skóry, co jest szczególnie uciążliwe dla dzieci.
Również alergeny powietrzne, takie jak:
- roztocza,
- sierść zwierząt,
- pyłki roślin,
przyczyniają się do zaostrzeń AZS. Osoby dotknięte tą chorobą często reagują negatywnie na czynniki środowiskowe, co skutkuje pogorszeniem ich stanu skóry.
Dodatkowo substancje drażniące, takie jak:
- detergenty,
- chemikalia zawarte w kosmetykach,
- środki czyszczące,
mogą potęgować objawy AZS. Kontakt z nimi wywołuje podrażnienia i zwiększa ryzyko stanów zapalnych. Dlatego warto być świadomym składu produktów codziennego użytku. Unikanie kontaktu z czynnikami wywołującymi reakcje alergiczne lub podrażnienia jest kluczowe dla zachowania zdrowia skóry.
Jakie psychogenne i hormonalne czynniki wpływają na AZS?
Psychologiczne czynniki, takie jak emocjonalny stres, mają znaczący wpływ na atopowe zapalenie skóry (AZS). U około 60-70% osób z tą dolegliwością zauważono, że sytuacje stresowe intensyfikują objawy. Stres może prowadzić do nasilenia stanu zapalnego, co negatywnie odbija się na jakości życia i potęguje problemy skórne.
Kolejnym istotnym aspektem są zaburzenia hormonalne, które mają szczególne znaczenie zwłaszcza u kobiet. Wahania hormonalne związane z:
- cyklem menstruacyjnym,
- czasem ciąży,
- menopauzą.
mogą zaostrzać symptomy AZS. Hormony mają kluczowy wpływ na odpowiedź immunologiczną organizmu, co często prowadzi do pogorszenia stanu skóry.
Interakcja między czynnikami psychogennymi a zaburzeniami hormonalnymi ma duże znaczenie dla nasilenia objawów AZS. Dlatego warto przyjąć holistyczne podejście do terapii tej choroby. Skuteczne zarządzanie stresem oraz systematyczne monitorowanie zmian hormonalnych stanowią ważne elementy wspierające leczenie osób z atopowym zapaleniem skóry.
Jakie są objawy i diagnostyka atopowego zapalenia skóry?
Objawy atopowego zapalenia skóry (AZS) to zróżnicowane zmiany skórne, które mogą wywoływać znaczny dyskomfort. Do najważniejszych z nich należą:
- wysypka,
- rumień,
- ekstremalne przesuszenie naskórka.
Te objawy przybierają różnorodne formy, takie jak pękające grudki, nadżerki czy pęcherzyki.
W przypadku AZS wysypka często manifestuje się w postaci czerwonych plam lub krost. Najczęściej pojawia się:
- na zgięciach łokci,
- na zgięciach kolan,
- ale może wystąpić także w innych miejscach na ciele.
Rumień, będący wynikiem stanu zapalnego, charakteryzuje się intensywnym kolorem i jest typowy dla tej choroby. Z kolei przesuszenie skóry prowadzi do jej łuszczenia oraz sprawia, że staje się ona bardziej podatna na podrażnienia.
Pacjenci z AZS często doświadczają uporczywego swędzenia, które bywa tak dotkliwe, że prowadzi do drapania i wtórnych infekcji skórnych. Objawy te mogą nasilać się w określonych warunkach środowiskowych lub po kontakcie z alergenami.
Aby postawić diagnozę atopowego zapalenia skóry, dermatolog przeprowadza szczegółową ocenę kliniczną stanu skóry oraz wykonuje testy alergiczne. Te badania są pomocne w identyfikacji potencjalnych czynników wywołujących objawy AZS i są kluczowe dla skutecznego leczenia oraz zarządzania tą chorobą.
Jakie zmiany skórne występują w AZS: wysypka, rumień, przesuszona skóra?
Atopowe zapalenie skóry (AZS) wiąże się z wyraźnymi objawami, które mogą być uciążliwe. Wśród nich można zauważyć:
- wysypki – czerwone plamy lub małe grudki, które są widoczne i bardzo swędzące,
- rumień – zaczerwienienie skóry, wynikające z reakcji zapalnej na alergeny bądź czynniki drażniące,
- nadmierne przesuszenie naskórka – skóra staje się szorstka i może pękać.
Najczęściej to właśnie swędzenie bywa najbardziej dokuczliwym symptomem, prowadzącym do drapania i pogarszania stanu naskórka. Osoby cierpiące na AZS mogą dostrzegać nasilenie tych dolegliwości w odpowiedzi na różnorodne czynniki – od stresu po zmiany temperatury czy niewłaściwą pielęgnację. Te objawy mają wpływ nie tylko na ciało, ale również na samopoczucie psychiczne pacjentów, co może znacząco obniżać jakość ich życia.
Zrozumienie tych skórnych zmian jest niezwykle istotne dla efektywnego zarządzania atopowym zapaleniem skóry. Odpowiednia terapia oraz staranna pielęgnacja mogą w dużym stopniu poprawić komfort osób dotkniętych tą przypadłością.
Jakie są objawy swędzenia i inne dolegliwości skórne w AZS?
Swędzenie to jeden z najbardziej uciążliwych objawów atopowego zapalenia skóry (AZS), który może naprawdę uprzykrzyć życie. Osoby z tą dolegliwością często borykają się z intensywnym świądem, co prowadzi do drapania i w rezultacie uszkodzenia skóry. Objawy te mogą się nasilać pod wpływem różnych czynników środowiskowych, takich jak alergeny czy substancje drażniące.
Kolejnym problemem związanym z AZS jest nadmierna suchość skóry. Bywa ona tak dotkliwa, że prowadzi do łuszczenia oraz pękania naskórka. Dodatkowo, pacjenci często zauważają:
- zaczerwienienia,
- pękające grudki,
- stan zapalny.
Zmiany skórne mogą występować w wielu miejscach na ciele, w tym na twarzy, szyi oraz w zgięciach łokci i kolan. Nie można również zapominać o tym, że stres oraz zmieniające się warunki atmosferyczne mogą pogarszać stan skóry osób cierpiących na AZS. U dzieci objawy często przybierają formę czerwonych plam na policzkach lub innych częściach ciała, co zwiększa ryzyko powikłań dermatologicznych. Dlatego odpowiednie zarządzanie tymi symptomami jest niezwykle istotne dla poprawy jakości życia tych pacjentów.
Jakie metody diagnostyczne i testy alergiczne są stosowane w AZS?
Diagnostyka atopowego zapalenia skóry (AZS) opiera się na dwóch głównych filarach: ocenie klinicznej oraz testach alergicznych. Te działania mają na celu zidentyfikowanie alergenów, które mogą wywoływać niepożądane objawy u pacjentów.
Podczas oceny klinicznej lekarz przeprowadza szczegółowy wywiad oraz badanie fizykalne, co pozwala mu lepiej zrozumieć historię choroby i aktualne dolegliwości pacjenta.
Wśród najpopularniejszych metod diagnostycznych znajdują się:
- testy skórne, takie jak prick testy, które polegają na wprowadzaniu niewielkich ilości alergenów w skórę i obserwacji reakcji organizmu,
- badania serologiczne, które mają na celu sprawdzenie obecności przeciwciał IgE, co umożliwia określenie poziomu reaktywności immunologicznej na konkretne substancje alergenne.
Dokładna diagnostyka odgrywa kluczową rolę w efektywnym leczeniu AZS. Umożliwia ona dostosowanie terapii do unikalnych potrzeb każdego pacjenta, co pozwala eliminować lub przynajmniej minimalizować kontakt z wykrytymi alergenami. Testy te są również pomocne w rozróżnianiu AZS od innych schorzeń dermatologicznych o podobnych objawach.
Jakie są metody leczenia i profilaktyki atopowego zapalenia skóry?
Leczenie atopowego zapalenia skóry (AZS) to złożony proces, który wymaga indywidualnego podejścia do każdego pacjenta. Kluczowym elementem terapii są maści przeciwzapalne, głównie kortykosteroidy, które stosuje się w okresach zaostrzeń. Działają one na stan zapalny oraz łagodzą nieprzyjemne objawy, takie jak swędzenie czy zaczerwienienie.
W codziennej pielęgnacji niezwykle ważne są emolienty. Te nawilżające preparaty pomagają odbudować barierę skórną i zmniejszyć uczucie suchości. Warto aplikować je regularnie, nawet gdy objawy ustępują, aby utrzymać odpowiedni poziom nawilżenia skóry przez cały czas.
Jeżeli AZS występuje w cięższej formie lub leczenie miejscowe nie przynosi oczekiwanych rezultatów, lekarze mogą zdecydować się na wprowadzenie:
- leków immunomodulujących,
- leków biologicznych.
Leki te mają za zadanie regulowanie reakcji immunologicznych organizmu i mogą być stosowane przez dłuższy okres.
Również profilaktyka odgrywa istotną rolę w skutecznym zarządzaniu AZS. Obejmuje unikanie czynników wywołujących objawy, takich jak:
- alergeny,
- drażniące substancje chemiczne.
Dodatkowo dieta eliminacyjna może pomóc niektórym pacjentom lepiej kontrolować chorobę.
Fototerapia UV stanowi kolejną opcję dla osób z umiarkowanym do ciężkiego AZS. Dzięki działaniu promieniowania ultrafioletowego pomaga zmniejszyć stan zapalny i poprawić kondycję skóry.
Edukacja pacjentów dotycząca pielęgnacji skóry oraz regularne wizyty u dermatologa są kluczowe dla efektywnego zarządzania atopowym zapaleniem skóry.
Jakie są terapie farmakologiczne: leki immunomodulujące i przeciwhistaminowe?
Terapie farmakologiczne w atopowym zapaleniu skóry (AZS) obejmują istotne grupy leków, do których należą:
- immunomodulatory, takie jak takrolimus i pimekrolimus, odgrywają kluczową rolę w kontrolowaniu stanu zapalnego,
- leki przeciwhistaminowe, które pomagają złagodzić objawy alergiczne, takie jak swędzenie czy wysypka,
- kortykosteroidy, które skutecznie redukują stan zapalny oraz uczucie swędzenia skóry.
Immunomodulatory działają poprzez regulację reakcji układu odpornościowego, a ich zastosowanie jest szczególnie wskazane w umiarkowanych oraz ciężkich przypadkach AZS, zwłaszcza gdy inne metody leczenia okazały się nieskuteczne.
Leki przeciwhistaminowe blokują histaminę – substancję chemiczną wydzielaną podczas reakcji alergicznych. W kontekście AZS często zaleca się stosowanie preparatów drugiej generacji, które charakteryzują się mniejszą ilością działań niepożądanych niż ich starsi poprzednicy.
W terapii miejscowej wykorzystuje się także kortykosteroidy, które skutecznie redukują stan zapalny oraz uczucie swędzenia skóry. W trudniejszych przypadkach lekarze mogą zdecydować o wdrożeniu leczenia systemowego, które może obejmować leki doustne lub iniekcje.
Ważne jest, aby dobór terapii był dostosowany do indywidualnych potrzeb pacjenta oraz nasilenia objawów AZS.
Jakie są zalety fototerapii i leczenia biologicznego w AZS?
Fototerapia i leczenie biologiczne to nowoczesne metody, które przynoszą pacjentom z atopowym zapaleniem skóry (AZS) wiele korzyści. Fototerapia, wykorzystująca promieniowanie UV, skutecznie zmniejsza stan zapalny oraz łagodzi nieprzyjemne objawy. Liczne badania potwierdzają, że regularne sesje mogą znacząco poprawić kondycję skóry u osób cierpiących na ciężkie formy AZS, redukując wysypkę i swędzenie.
Leczenie biologiczne, takie jak terapie oparte na przeciwciałach IgE, działa na konkretne mechanizmy immunologiczne związane z tą chorobą. Te innowacyjne leki celują w czynniki wywołujące stany zapalne, co pomaga w efektywnej kontroli objawów.
Obydwie metody odgrywają kluczową rolę w całościowym podejściu do terapii AZS. Ważne jest również to, że ich skuteczność wzrasta przy odpowiedniej pielęgnacji skóry oraz farmakoterapii. Dzięki tym zintegrowanym działaniom pacjenci mogą cieszyć się znaczną ulgą od dokuczliwych symptomów atopowego zapalenia skóry.
Jakie emolienty i pielęgnacja skóry są zalecane w AZS?
Pielęgnacja skóry w atopowym zapaleniu skóry (AZS) odgrywa kluczową rolę w codziennym życiu osób dotkniętych tym schorzeniem. Odpowiednia troska o skórę nie tylko łagodzi objawy, ale także znacząco podnosi komfort pacjentów. Emolienty, zwłaszcza te zawierające ceramidy, powinny stać się nieodłącznym elementem rutyny pielęgnacyjnej. Ich działanie polega na odbudowie naturalnej bariery skórnej, co skutkuje lepszym nawilżeniem i elastycznością naskórka. Regularne stosowanie tych preparatów jest niezastąpione w walce z suchym i podrażnionym naskórkiem.
Warto wybierać emolienty bogate w lipidy, które wspierają prawidłowe funkcjonowanie ochronnej warstwy skóry. Składniki takie jak:
- kwasy tłuszczowe,
- cholesterol,
- hipoalergiczne detergenty do mycia ciała i twarzy.
mają pozytywny wpływ na kondycję skóry cierpiącej na AZS. Również delikatna formuła tych detergentów nie narusza płaszcza hydrolipidowego.
Ponadto zaleca się unikanie drażniących substancji zawartych w kosmetykach oraz codziennych produktach pielęgnacyjnych. Dzięki starannej pielęgnacji można znacznie złagodzić objawy AZS, takie jak swędzenie czy zaczerwienienia. Kluczowym elementem sukcesu jest konsekwencja oraz dobór odpowiednich produktów dostosowanych do indywidualnych potrzeb skóry z atopowym zapaleniem.
Jak styl życia i dieta eliminacyjna wpływają na AZS?
Styl życia oraz nawyki żywieniowe odgrywają kluczową rolę w kontekście atopowego zapalenia skóry (AZS). Przyjęcie zdrowych praktyk, takich jak dieta przeciwzapalna, może przynieść ulgę osobom zmagającym się z tym schorzeniem. Przykładem takiego podejścia jest dieta śródziemnomorska, która obfituje w:
- świeże owoce,
- warzywa,
- ryby,
- korzystne tłuszcze.
Dieta eliminacyjna skupia się na usunięciu potencjalnych alergenów pokarmowych z jadłospisu. Mleko krowie i jaja to jedne z najczęściej występujących alergenów. Wprowadzenie tych zmian może przyczynić się do poprawy kondycji skóry poprzez zmniejszenie stanów zapalnych. Badania pokazują, że ograniczenie produktów o niskiej wartości odżywczej i dużej zawartości cukru wspiera proces zdrowienia.
Jednak warto podkreślić, że dieta eliminacyjna powinna być stosowana pod nadzorem specjalisty. Niewłaściwe podejście może prowadzić do niedoborów żywieniowych, co jest szczególnie istotne w przypadku dzieci. Ważne jest identyfikowanie konkretnych pokarmów wywołujących nadwrażliwość za pomocą testów alergicznych; następnie należy dostosować dietę do indywidualnych potrzeb pacjenta.
Osoby cierpiące na AZS powinny unikać nie tylko alergenów pokarmowych, ale również:
- przetworzonej żywności,
- produktów bogatych w chemiczne dodatki.
Zmiana stylu życia oraz odpowiednia dieta mogą znacząco wpłynąć na jakość życia osób borykających się z atopowym zapaleniem skóry.
Jak unikać alergenów i drażniących substancji w AZS?
Unikanie alergenów oraz substancji drażniących odgrywa kluczową rolę w zarządzaniu atopowym zapaleniem skóry (AZS). Osoby z tym schorzeniem powinny zwrócić uwagę na kilka istotnych kwestii.
Na początek, ważne jest, aby ograniczyć kontakt z alergenami powietrznymi. Do takich czynników zaliczają się:
- roztocza kurzu domowego,
- pyłki kwiatów,
- sierść zwierząt.
Regularne sprzątanie i pranie pościeli w wysokiej temperaturze mogą znacząco zmniejszyć ich obecność w otoczeniu.
Kolejnym krokiem jest unikanie chemikaliów mogących podrażnić skórę. Warto odstawić:
- silne detergenty,
- perfumowane kosmetyki,
- produkty zawierające sztuczne barwniki i konserwanty.
Zamiast nich, lepiej sięgnąć po hipoalergiczne środki czyszczące i pielęgnacyjne.
Edukacja pacjentów ma ogromne znaczenie dla efektywnego radzenia sobie z AZS. Informowanie o możliwych alergenach i substancjach drażniących umożliwia podejmowanie świadomych działań mających na celu ochronę skóry.
Pielęgnacja cery również nie może być bagatelizowana. Regularne stosowanie emolientów pomaga odbudować lipidową barierę naskórka, co przekłada się na mniejsze ryzyko podrażnień i reakcji alergicznych. Dodatkowo, warto zadbać o odpowiedni poziom wilgotności powietrza w pomieszczeniach, by uniknąć nadmiernego przesuszenia skóry.
W rezultacie świadome unikanie alergenów oraz drażniących substancji przyczynia się do poprawy jakości życia osób cierpiących na AZS oraz zmniejsza prawdopodobieństwo nawrotu objawów choroby.
Jak atopowe zapalenie skóry występuje u różnych grup wiekowych?
Atopowe zapalenie skóry (AZS) może dotyczyć osób w różnym wieku, co wpływa na sposób, w jaki objawy się manifestują i jak przebiega choroba. Poniżej przedstawiono charakterystyczne objawy w różnych grupach wiekowych:
- niemowląt oraz małych dzieci: suchość skóry, charakterystyczne wysypki, zaczerwienienie skóry, zmiany lokalizują się na twarzy, szyi oraz w zgięciach łokci i kolan, alergie pokarmowe często towarzyszą AZS.
- starszych dzieci: przewlekłe zmiany skórne, zmiany pojawiają się w zgięciach stawowych, skóra jest szorstka i sucha, intensyfikacja świądu.
- dorośli: szerokie zmiany skórne obejmujące całe ciało, szczególnie okolice twarzy i szyi, objawy są często przewlekłe, wymagają długotrwałego leczenia oraz starannej pielęgnacji skóry.
Te różnice wskazują na istotność indywidualnego podejścia do diagnozowania i terapii atopowego zapalenia skóry, dostosowanego do specyficznych potrzeb pacjentów w różnych grupach wiekowych.
Jak wygląda AZS u niemowląt i dzieci?
Atopowe zapalenie skóry (AZS) u najmłodszych objawia się przede wszystkim suchością oraz czerwonymi plamkami. Zmiany skórne zazwyczaj pojawiają się na twarzy, szyi i w zgięciach łokciowych, a skóra często swędzi, co prowadzi do drapania i dodatkowego podrażnienia.
W przypadku niemowląt AZS zwykle przybiera formę ostrego stanu zapalnego, mogą występować grudki lub pęcherze, które łatwo ulegają zakażeniom. Te niepokojące zmiany są bardzo widoczne na delikatnej skórze maluszka. U starszych dzieci symptomy mogą obejmować:
- suchą i szorstką skórę,
- zmiany w okolicach stawów.
Dodatkowo wiele dzieci z AZS boryka się z alergiami pokarmowymi, co może zaostrzać przebieg choroby oraz negatywnie wpływać na stan ich skóry. Dlatego kluczowe jest:
- ścisłe monitorowanie diety,
- unikanie potencjalnych alergenów.
Dzięki tym działaniom można znacznie złagodzić objawy AZS i poprawić komfort życia dziecka.
Jak przebiega AZS u dorosłych?
Atopowe zapalenie skóry (AZS) u dorosłych często przyjmuje przewlekły charakter. To oznacza, że objawy mogą powracać, przeplatając się z okresami zaostrzeń i remisji. U osób dorosłych zmiany skórne zazwyczaj są bardziej rozległe niż u dzieci. Do najczęstszych dolegliwości należą:
- suche miejsca na skórze,
- silne swędzenie,
- różnorodne zmiany skórne, takie jak rumień czy pęcherzyki.
Dorośli z AZS często muszą także zmagać się z alergiami kontaktowymi, co dodatkowo komplikuje proces leczenia. W takich przypadkach ich skóra staje się szczególnie wrażliwa na różnego rodzaju podrażnienia oraz reakcje alergiczne wywołane substancjami drażniącymi. Zmiany chorobowe najczęściej pojawiają się w okolicach twarzy i na ciele, co ma negatywne skutki dla jakości życia pacjentów.
Nie można zapominać, że osoby dorosłe cierpiące na AZS mają zwiększone ryzyko wystąpienia współistniejących schorzeń alergicznych, takich jak:
- astma,
- katar sienny.
Dlatego tak istotna jest odpowiednia diagnostyka oraz terapia dopasowana do indywidualnych potrzeb pacjenta – to klucz do efektywnego zarządzania tą chorobą.










Najnowsze komentarze